—“Dra., me duele la cabeza… me duele horrible la cabeza… ¡ay, doctora!”
—Tómale la presión —dije.
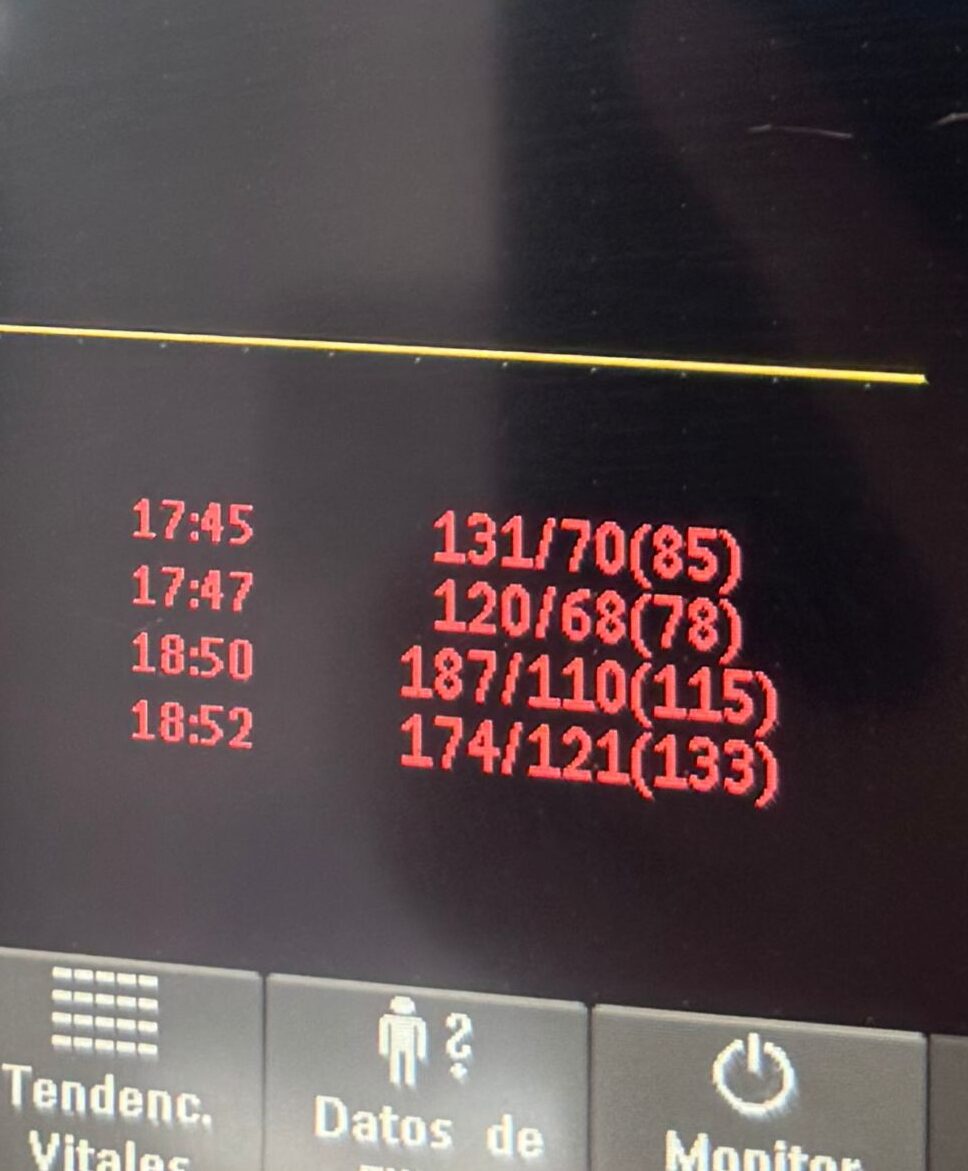
—185/90 mmHg —me responde la obstetra, mirando el monitor multiparámetro.
—A ver, tómale manual —indiqué, mientras me quedaba pensando: raro… sin antecedentes de importancia, adecuada ganancia ponderal, sin factores agregados… quizá hay algo que se me está pasando… quizá…
Mi pensamiento se interrumpe de golpe cuando la obstetra dice:
—Iniciado sulfato endovenoso, doctora.
Algo que siempre he valorado de las obstetras es que, al tener conocimientos sólidos, realmente trabajan como equipo. Sin embargo, en esta oportunidad… algo no cuadraba.
Mientras seguía pensando —y al mismo tiempo no dejaba de masajear el útero de mi puérpera inmediata; había nacido un bebé saludable, de 3 kilos, APGAR 9-10, sangrado de 157cc y útero bien contraído— escucho:
—¿Un nifedipino, no, doctora?
Entonces reacciono al fin y digo:
—Espera.
Dejo el útero de la paciente, me coloco a su lado izquierdo y le tomo la presión yo misma. Encuentro 120/80 mmHg, miro sorprendida a las obstetras, indico suspender de inmediato el sulfato de magnesio y le digo a Jacky:
—Tómale tú.
Se demora y me responde:
—No le encuentro.
Vuelvo a tomarla yo en el brazo izquierdo, mientras en el derecho le colocan nuevamente el monitor multiparámetro, encuentro 90/60 mmHg. Katherine empieza entonces a decir:
—Doctora, siento que me voy a desmayar… doctora…
Estaba blanca, pálida como un papel. Vuelvo a tomar la presión. Mi cabeza no dejaba de pensar: ¿qué está pasando? Esto no es de mi especialidad… ¿Preeclampsia? No. ¿Hemorragia? Menos. ¿Somatización? ¡No! Sus signos vitales eran reales.
Encuentro 70 mmHg de sistólica, sin lograr hallar diastólica. Me voy al lado derecho de la paciente y me coloco junto al botón de código azul. ¿Por qué lo presionaría? ¿Qué está pasando? Necesito algo más para definir.
Lo miraba sin querer presionarlo, mientras sostenía su muñeca derecha y observaba el monitor multiparámetro.
—Kathy, despierta, no te duermas… ¡Kathy!
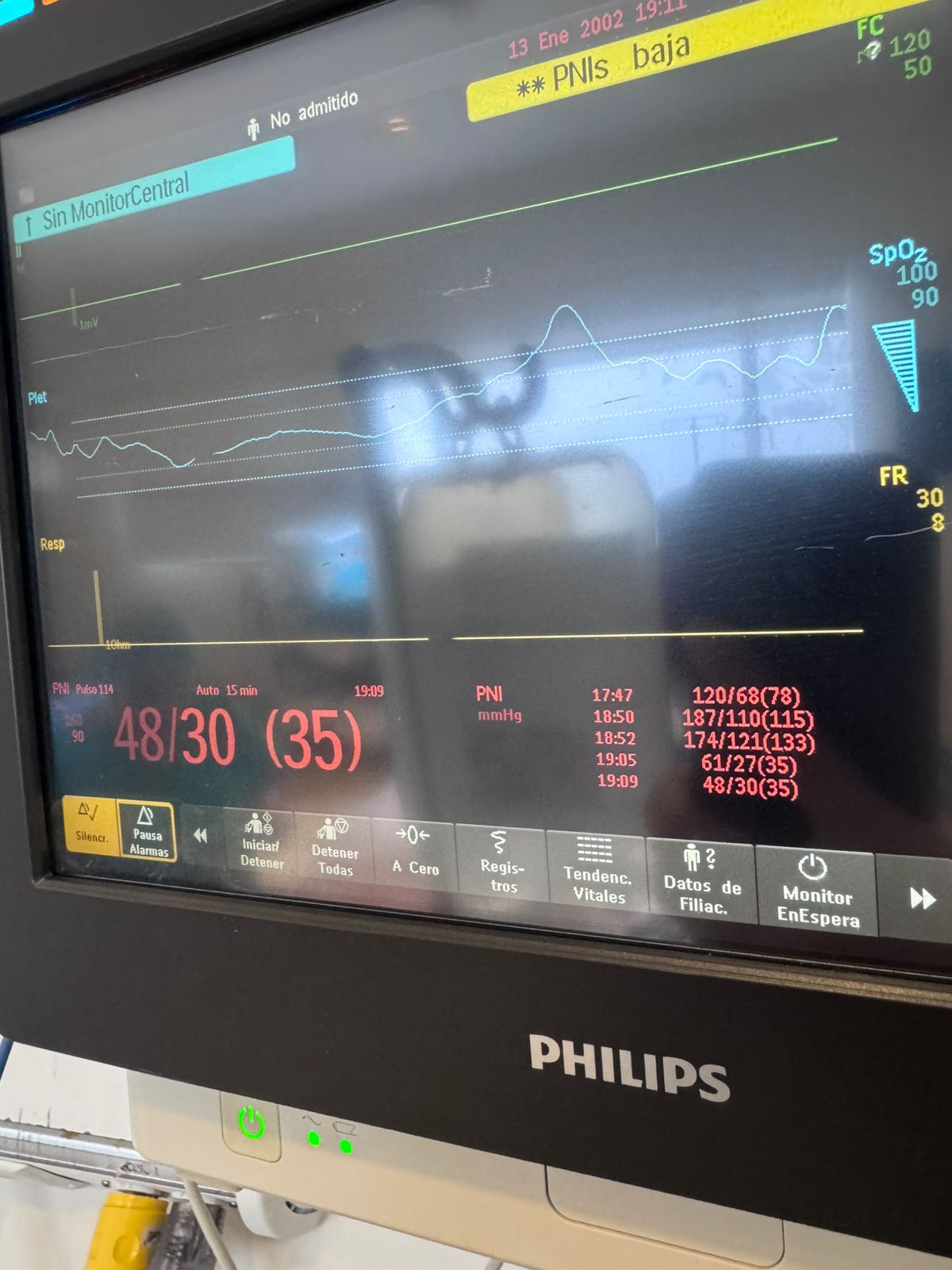
El monitor arroja 65/– mmHg de presión arterial, sin detectar diastólica. Yo sentía un pulso filiforme mientras el monitor registraba 100 latidos por minuto… 120… 150… (ya debo activar código azul), cuando marcó 177 latidos por minuto, con una presión sistólica que prácticamente se perdía y mi paciente dejaba de responderme, activé código azul (yo me disponía al RCP).
En segundos —sí, segundos; así es cuando trabajas en centros top, de altísimo nivel— aparecieron dos anestesiólogos, dos intensivistas; ya tenía conmigo a mis dos obstetras, Leslie y Jacky —quien estaba postguardia y, obviamente, nunca se fue— y a mi internita incansable, Mariel. También llegaron dos médicos generales, una enfermera… no sé quién más, no lo recuerdo. Sólo escuchaba:
—¿Es hemorragia, doctora? ¿Cuánto ha sangrado?
—No, doctor —les decía—, ha sangrado menos de 200 cc. Ni episiorrafia, nada. Parto sin eventualidades.
—¿Está segura, doctora?
Empezaron con adrenalina, abrieron su clave y comenzaron a trabajar mientras comentaban entre ellos: “pero está papel…”, bla, bla, bla.
 |  |
Desde el parto hasta el código azul habían pasado menos de diez minutos.
Lo que ocurrió después, ojalá podamos publicarlo. Una vez más, se pudo perder una vida. Se pudo perder a Katherine. Si ese parto hubiese sido atendido en otro lugar, la paciente habría fallecido; no tengo ninguna duda al respecto y es que, incluso aquí, pudimos perder a nuestra paciente…
Me tiemblan las manos al escribir esto, pero fue real. Lo pasé, lo viví, lo vivimos.
Tengo una colega —de las mejores que conozco— que tuvo la desdicha de enfrentarse a un desenlace distinto. La lapidación que sufrió fue inconmensurable.
Sí, existen médicos sin criterio, sin conocimientos, médicos a quienes no les importan sus pacientes, no los voy a defender ni mucho menos negar, pero también existimos muchas doctoras —no buenas, sino excelentes profesionales— que llevamos ojeras tremendas por entregar nuestra propia vida por el ser humano que está frente a nosotros, por ese ser humano que pone su vida y la de lo más preciado que tiene en nuestras manos. Yo las conozco, trabajo con muchísimas colegas así, de ellas y ellos he aprendido, y seguiré aprendiendo.
Y aprovecho estos casos para enseñarles a todas y todos cómo es realmente la vida de una doctora; el día a día de nuestra carrera, para que se animen o se desanimen cuando escojan esta profesión. Para que sepan que muchas cosas pueden pasar cuando eligen a un médico. Para que entiendan que no se debe utilizar tan fácilmente la frase “negligencia médica”.
Katherine se hospitaliza por tener 41 semanas de gestación, se decide maduración con misoprostol que responde muy bien y evoluciona con un trabajo de parto de 16 horas y un parto sin eventualidades obstétrica hasta que inicia lo relatado en este escrito.
Katty se hospitalizó en cuidados intensivos, Ariana se hospitalizó en neonatología, pues no estaría con mamá, el papá estuvo haciendo el contacto precoz. A la paciente se le realizaron ecografías cardíacas, resonancia magnética cardíaca e incluso cateterismo. El diagnóstico final fue una cardiomiopatía de Takotsubo, también conocida como síndrome del corazón roto.
En este caso participamos medicina materno fetal, neonatología, anestesiología, medicina intensiva, cardiología intervencionista, enfermería y obstetricia.
Los resultados obtenidos, 2 mujeres vivas, son una mezcla de conocimiento médico, equipo logístico adecuado, estado basal de la paciente —estado nutricional, enfermedades de fondo, antecedentes— y una variable que no podría describir, que no quiero llamar suerte… aunque quizá también forme parte de esto.
Dra. Adelita Híjar Sifuentes
Medicina Materno Fetal






Sin comentario